En heb je je lichaamsgewicht volledig zelf in de hand? De antwoorden zijn genuanceerder dan wat velen – ook in de gezondheidszorg – denken.
De cijfers liegen er niet om: vandaag kampt bijna 60 procent van de volwassen Europeanen met overmatige vetophoping. Dat blijkt uit een rapport dat de Wereldgezondheidsorganisatie (WHO) op 3 mei van dit jaar publiceerde. Alleen al in Europa leiden overgewicht en obesitas jaarlijks tot meer dan 1,2 miljoen vroegtijdige overlijdens, stellen de auteurs.
Het probleem duikt ook steeds vroeger op. Volgens het rapport valt bijna 8 procent van de peuters en kleuters tot vijf jaar niet meer binnen de normen van wat de medische wereld omschrijft als gezond. Dat geldt eveneens voor bijna een derde van de kinderen tussen vijf en tien jaar. Dat ligt onder andere aan ongezonde omgevingsfactoren, zoals de grote beschikbaarheid van energierijke maar ongezonde voeding en de marketing errond.
De statistieken zien er iets beter uit voor adolescenten tot twintig jaar: ‘slechts’ een kwart van de Europese jongeren lijdt aan overgewicht of obesitas. Al geven die cijfers valse hoop. Wie als kind obees was, blijft dat vaak ook als volwassene. En hoe langer obesitas aanhoudt, hoe ernstiger de gezondheidsproblemen worden.
Het lijkt er slecht voor te staan met de collectieve gezondheid. Tegelijk kan je de vraag stellen of overgewicht wel altijd een probleem hoeft te zijn. Kan je dan helemaal niet fit en gezond zijn met een maatje meer?
Grijze zone
‘Statistisch gezien lopen mensen met overgewicht en zeker met obesitas een hoger risico om ooit gezondheidsproblemen te krijgen en vroeger te overlijden. Daar kan je moeilijk omheen’, zegt endocrinoloog Roman Vangoitsenhoven, die verbonden is aan de obesitaskliniek van het UZ Leuven.
‘Maar er bestaat wel een groep mensen met overgewicht of obesitas die metabool gezond zijn. De waarden van onder andere hun bloeddruk, suiker en cholesterol vallen binnen de normen, ook al zitten ze daar met hun gewicht ver buiten. En omgekeerd zijn er mensen die wel een gezond gewicht hebben, maar die tegelijk last hebben van typische welvaartsaandoeningen. Denk aan hart- en vaatziektes, diabetes type 2 en niet-alcoholische leververvetting. Er is dus zeker een grijze zone.’
‘Wie een overmatige vetophoping vertoont maar wel goede bloedwaarden heeft, kan zich fit en gezond voelen’, zegt huis- en sportarts Servaas Bingé. ‘Maar dat neemt niet weg dat die vetophoping een aantal biologische mechanismen in gang zet die gelinkt zijn aan chronische aandoeningen.’
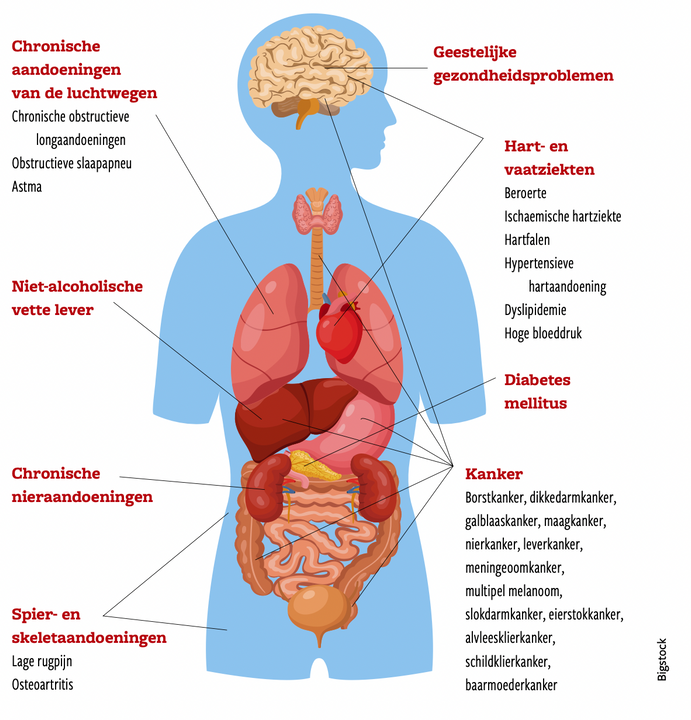
Studies tonen aan dat vetweefsel niet zomaar een opslagplaats is voor vet, maar een complex orgaan. Het communiceert met de hersenen en andere organen via stoffen als adipokines en toxines. ‘Die communicatie leidt ertoe dat je lichaam voortdurend in een zekere ontstekingstoestand verkeert’, vertelt Bingé. ‘Daaruit kunnen meer dan tweehonderd aandoeningen ontstaan.’
Enkele voorbeelden. Vetcellen geven leptine af, een eiwit dat je verzadingsgevoel en eetlust mee dirigeert. Mensen met obesitas produceren te veel leptine, waardoor hun lichaam op den duur resistentie opbouwt. Hun hersenen reageren steeds minder op de signalen van de stof. Gevolg: ze hebben steeds meer eten nodig om zich voldaan te voelen.
Andere communicatiestoffen zijn gelinkt aan insulineresistentie. Insuline regelt de opname van suiker in de lichaamscellen en houdt zo de bloedsuikerwaarde constant. Adiponectine, een eiwit dat vrijwel uitsluitend wordt aangemaakt in vetcellen, zorgt ervoor dat de cellen van de pancreas steeds meer insuline moeten aanmaken om suiker uit voeding te verwerken. Het verlaagt ook de gevoeligheid van de cellen om suiker uit het bloed op te nemen. Daardoor is meer insuline nodig om de cellen van energie te voorzien.
Blijft het suikergehalte in het bloed stijgen, dan leidt dat uiteindelijk tot diabetes type 2, het eindstadium van het hele ziekteproces.
Buik en billen
Je kan zelf vrij makkelijk inschatten of je bij de gezonde of bij de ongezonde groep zit. ‘Je BMI berekenen – je gewicht in kilogram gedeeld door het kwadraat van je lengte in meter – is een gebruiksvriendelijke manier om na te gaan of je gewicht te hoog is’, zegt Vangoitsenhoven. ‘Bij een score van 25 of meer spreekt men van overgewicht, bij 30 of meer gaat het om obesitas.’
Maar je BMI houdt alleen rekening met je gewicht en lengte. Dat kan een vertekend beeld geven. Bodybuilders hebben dikwijls een gigantische spiermassa. Daardoor wegen ze meer en hebben ze een hoge BMI – terwijl ze kerngezond kunnen zijn. De BMI maakt ook geen onderscheid tussen populaties: mensen uit Azië hebben bij een BMI van 27 of meer al een hoger risico op gezondheidsproblemen.
Door ook naar je taille te kijken kan je die problemen omzeilen. Je zit goed als de buikomtrek onder de drempel blijft van 94 centimeter voor mannen en 80 centimeter voor vrouwen. Bij onze gezonde bodybuilders van daarnet is dat door hun lage vetmassa sowieso het geval. ‘Je taille geeft een beeld van hoe het vet in je lichaam verdeeld zit’, vertelt Vangoitsenhoven. ‘Dat is niet onbelangrijk. Uit studies blijkt dat vooral de vetcellen die tussen de buikorganen zitten de ontstekingsstoffen aanmaken waarvan daarnet sprake. Het vet dat aan je billen blijft plakken doet dat nauwelijks.’
Toch is het voor iedereen met overgewicht of obesitas aangeraden om geregeld een arts te raadplegen en de bloedwaarden te laten controleren. De combinatie van BMI en middelomtrek is namelijk niet 100 procent sluitend. ‘Het is geen goed idee om te wachten tot er complicaties optreden’, vertelt Bingé. ‘Metabole aandoeningen kan je dikwijls genezen, maar je kan ze toch beter voorkomen.’
Keren we nog even terug naar de kleine groep van mensen met obesitas en normale bloedwaarden. Ondanks hun metabole gezondheid krijgen ook zij sneller problemen aan de spieren, botten en gewrichten. Denk aan artrose in heupen en knieën, rugpijn en slaapapneu. Het overtollige vet weegt letterlijk op hun lichaam.
‘Het is een misvatting om te denken dat overgewicht alleen te wijten is aan te veel eten en te weinig bewegen’
Tijdens de coronacrisis kwamen onevenredig veel patiënten met obesitas terecht op intensieve zorgen. Dat lag deels aan de ademhalingsproblemen die ze ervaren. Het overtollige vet zet druk op hun longen.
Ze waren ook vatbaarder voor een covid-besmetting en reageerden daar heviger op. Uit een meta-analyse van 75 studies bleek dat patiënten met obesitas 46 procent meer risico lopen om besmet te geraken met SARS-CoV-2. Het risico op een ziekenhuisopname lag liefst 113 procent hoger, voor een opname in intensieve zorgen was dat 74 procent.
Vicieuze cirkel
De impact van overgewicht op de psychische gezondheid – en vice versa – valt niet te onderschatten. Er zijn steeds meer aanwijzingen dat depressie het risico verhoogt om obesitas te ontwikkelen, en dat het omgekeerde evengoed opgaat: wie obesitas heeft, loopt een groter gevaar om later een depressie te krijgen.
De mentale druk van overgewicht en obesitas komt deels van buitenaf, zegt Vangoitsenhoven. ‘Nog altijd bestaat de misvatting dat overgewicht louter te wijten is aan te veel eten, te weinig bewegen en een gebrek aan zelfdiscipline en wilskracht. Of dat overgewicht je persoonlijke verantwoordelijkheid is en makkelijk om te keren valt. Dat klopt niet. Liefst 40 tot 70 procent van de vatbaarheid voor overgewicht is genetisch bepaald. Het stigma dat aan overgewicht kleeft – zelfs in de gezondheidszorg – is wraakroepend.’
Bovendien zijn er tal van andere factoren die bijdragen aan dat maatje meer. De lijst van medicijnen die gewichtstoename in de hand werken – cortisone, antidepressiva, antipsychotica, anti-epileptica en sommige middelen tegen migraine – is ellenlang. Daarnaast stimuleert onze leefomgeving ons voortdurend om te veel te eten en te weinig te bewegen. Dat zet ook geen zoden aan de dijk.
Ook het stigma zelf draagt ertoe bij dat patiënten aankomen. Sommigen durven door de kwetsende opmerkingen niet meer buitenshuis te sporten. Anderen gaan emotioneel eten wanneer ze zich niet goed voelen, waardoor ze eetstoornissen ontwikkelen en nog meer in gewicht toenemen. Er ontstaat een vicieuze cirkel die hoe langer hoe moeilijker te doorbreken valt.
Crashdieet
Weinig bekend is dat er een verband bestaat tussen obesitas en kanker. Uit een meta-analyse van 82 studies bleek dat vrouwen met obesitas 35 procent meer risico lopen om te sterven aan borstkanker. En na een grootschalig epidemiologisch onderzoek heeft het Internationaal Agentschap voor Kankeronderzoek obesitas gelabeld als een risicofactor voor minstens dertien types kanker.
In Europa is obesitas rechtstreeks verantwoordelijk voor zeker tweehonderdduizend nieuwe kankergevallen per jaar. Bij dikkedarmkanker is minstens 20 procent van de nieuwe gevallen rechtstreeks toe te schrijven aan obesitas, wat neerkomt op bijna veertigduizend nieuwe gevallen per jaar. Verwacht wordt dat obesitas roken zal inhalen als de belangrijkste risicofactor voor te voorkomen kankers.
De biologische mechanismen die ten grondslag liggen aan het verband tussen obesitas en kanker zijn nog niet volledig bekend, maar waarschijnlijk gaat het om de ontregeling van de biochemische processen, waarvan eerder sprake. Bovendien creëert obesitas een fysiologische toestand waarbij cellen die een kankerverwekkende mutatie dragen meer kans hebben om te overleven en zich te verspreiden.
Snel ingrijpen is niet alleen belangrijk om al deze problemen te voorkomen, het is ook moeilijker om lopende processen terug te draaien. Niet het minst omdat ons lichaam fel weerstand biedt tegen gewichtsverlies. Onze leefomgeving is op relatief korte tijd sterk veranderd, en onze genetische aanleg is daar nog niet voldoende aan aangepast.
‘Ons lichaam gaat er nog altijd van uit dat het de energie van suiker- en vetvrije voeding zo goed mogelijk moet opslaan, om later te gebruiken bij momenten van schaarste’, zegt Vangoitsenhoven. ‘Bovendien gaat het die opgeslagen energie verdedigen. Wanneer je op crashdieet gaat, schakelt je lichaam over op spaarstand. Het wordt dan extra moeilijk om gewicht te verliezen. Er treedt zelfs een alarmfase in, waardoor je extra honger krijgt. Dan loert het jojo-effect om de hoek.’
Om te voorkomen dat de compensatiemechanismen van je lichaam in gang schieten, kan je maar beter alle crashdiëten afzweren en gezonde gewoontes aanleren die je een leven lang kan volhouden. ‘Epigenetisch onderzoek naar hoe genen aan- en uitgeschakeld worden door omgevingsfactoren en levensstijl kan daarbij helpen’, vertelt Bingé.
‘Door de juiste keuzes te maken kunnen we goede genen versterken en slechte genen afzwakken. We moeten patiënten inzicht geven in wat er misloopt in hun lichaam en hoe ze dat kunnen aanpakken. Dat kan hen ook motiveren om betere gewoontes aan te nemen en vol te houden.’
Levenslang pillen
Bestaan er nog geen pillen die de compensatiemechanismen van het lichaam kunnen afzwakken? ‘Er lopen studies naar medicatie die al enkele jaren wordt ingezet tegen diabetes type 2 en die ook lijkt te werken tegen obesitas’, weet Vangoitsenhoven.
‘Het is nog niet duidelijk hoe lang en in welke dosis patiënten de middelen moeten innemen voor een optimaal effect. En ook niet of de medicatie iets verandert aan de signalen die naar de hersenen gaan.’
Tot nu toe lijkt het erop dat patiënten de medicatie levenslang moeten blijven innemen om te vermijden dat ze weer aankomen. ‘Velen zien daartegen op. Vreemd, want ze vinden het wel normaal om levenslang pillen te slikken tegen andere chronische aandoeningen, zoals een hoge bloeddruk’, zegt Vangoitsenhoven.
‘Het is tijd dat mensen inzien dat ook obesitas een chronische ziekte is, en dat er nog geen wondermiddelen voor bestaan. Bovendien zou een obesitasmedicijn veel bloeddruk-, cholesterol- en diabetesmedicijnen op latere leeftijd kunnen voorkomen.’
Bingé wijst verder naar de invloed van het lichaamsvreemde genetisch materiaal dat we met ons meedragen. ‘Er leven een paar triljoen bacteriën in onze darmen en luchtwegen en op onze huid. Dat microbioom heeft een invloed op onze gevoeligheid voor obesitas. Onderzoek bij muizen toonde dat al aan. Kregen slanke muizen de darmbacteriën van een obese muis ingeplant, dan nam hun lichaamsgewicht toe. En kregen die obese muizen nadien de darmbacteriën van een gezonde, slanke muis ingeplant, dan zakte hun gewicht weer naar normale waarden.’
‘Het onderzoek staat nog in de kinderschoenen, maar er zijn al heel wat aanwijzingen dat een gevarieerde darmflora leidt tot minder obesitas. Een plantaardig en gevarieerd dieet zou daarvoor essentieel zijn.’
Tot slot zijn Vangoitsenhoven en Bingé het erover eens dat het minder belangrijk is om de getalletjes op de weegschaal terug te dringen dan om de aan obesitas gerelateerde problemen te voorkomen. Vaak is een gewichtsverlies van 5 à 10 procent al voldoende om aanzienlijke gezondheidsvoordelen te boeken. Zeker als daarbij de omtrek van de taille afneemt. Zodra patiënten met obesitas weer fit en gezond zijn, volgt het gewichtsverlies vanzelf.



