Geschat wordt dat de helft van de mensen die aan COPD lijden daar niet van op de hoogte is. Toch is de ziekte de derde belangrijkste doodsoorzaak en in België rechtstreeks verantwoordelijk voor tien procent van alle overlijdens.
Stel je voor dat je voortdurend door een rietje moet ademen en dat dat mettertijd ook nog eens dunner wordt. Dat is hoe het aanvoelt om ernstige COPD te hebben.
Ernstige wat? COPD is het acroniem voor chronisch obstructief longlijden. De aandoening gaat gepaard met aanhoudende ontstekingen van de luchtwegen en langzaam degenererende longblaasjes, de kleine zakvormige uiteinden van de luchtwegen. Daardoor kan je lichaam het steeds moeilijker krijgen om via je longen zuurstof op te nemen en koolstofdioxide af te geven. De vernauwing van je luchtwegen en de beschadiging van je longblaasjes kan er ook voor zorgen dat je het steeds benauwder krijgt.
Sommige patiënten met COPD hebben vooral last van chronische bronchitis waarbij je zware hoestaanvallen krijgt en fluimen ophoest. Je trapt steeds sneller op je adem, eerst alleen bij inspanningen, maar naarmate de ziekte vordert ook in rust. Daardoor beweeg je steeds minder en verzwakken je spieren, waardoor inspanningen nog lastiger worden. Uiteindelijk kom je nog nauwelijks buiten, raak je sociaal geïsoleerd en loop je door je levensstijl ook nog eens een groter risico op osteoporose, diabetes type 2, hart- en vaatziekten, obesitas en longkanker.
En daar blijft het niet bij. Door al het voorgaande ben je veel vatbaarder voor luchtweginfecties en krijg je van tijd tot tijd af te rekenen met longaanvallen, intense opflakkeringen van je symptomen die zo heftig kunnen zijn dat je in het ziekenhuis belandt. Elke longaanval kan zich vertalen in een dip in je longfunctie, je immuunsysteem uitdagen en bijdragen tot een langdurige laaggradige ontsteking in je lichaam.
Daardoor duiken er in de weken na zo’n longaanval vaak complicaties op. Een daarvan is voorkamerfibrillatie, een hartritmestoornis waarbij de voorkamers van je hart onregelmatig en sneller kloppen dan normaal, waardoor je een hartaanval of beroerte kan krijgen. Heel wat patiënten sterven vroegtijdig aan cardiovasculaire aandoeningen. Of aan longkanker, wat ook vaak samen voorkomt met COPD.
Sluipend gif
Dat het zover kan komen ligt eraan dat COPD je als een sluipend gif bekruipt. ‘De schade die de aandoening veroorzaakt, bouwt zich zeer traag op waardoor je er in het begin nauwelijks iets van merkt’, vertelt prof. Lies Lahousse, epidemioloog aan Erasmus MC en UGent. ‘En zelfs wanneer de averij zich begint op te stapelen en de gevolgen ervan voelbaar worden, gebeurt dat zo geleidelijk dat de meeste mensen denken dat hun chronische hoest wellicht te wijten is aan een banale verkoudheid en dat hun steeds erger wordende kortademigheid bij het verouderingsproces hoort.’

Dat ze nauwelijks aan COPD denken, is vaak omdat ze er nog nooit van gehoord hebben. En wie er wel al iets over opgevangen heeft, heeft het vaak over rokerslong, wat een vertekend beeld geeft van de ziekte. Het klopt wel dat het overgrote deel van de COPD-patiënten vaak jarenlang verstokte rokers waren, maar lang niet alle rokers krijgen COPD en ook wie nooit gerookt heeft kan de ziekte krijgen.
Je genen en opgelopen kwetsbaarheden zitten daar voor een groot deel tussen. Ben je opgegroeid in een rokersomgeving of te vroeg geboren, dan is het iets meer opletten geblazen omdat je longen een achterstand in hun groei kunnen hebben opgelopen. En heb je als kind astma gehad die niet goed onder controle bleef, dan blijven je longen veelal vatbaarder voor longaandoeningen.
Wat ook speelt is dat COPD wordt uitgelokt door je blootstelling aan schadelijke stoffen, zoals wat vrijkomt bij roken, fijn stof, uitlaatgassen en pesticiden. Uit tal van studies blijkt bijvoorbeeld dat de luchtwegen van de brandweermannen die in 2001 vroeg na de instorting van de WTC-torens reddingswerkzaamheden hebben uitgevoerd op Ground Zero, jaren later nog schade vertonen omdat ze toen massaal zijn blootgesteld aan een mengeling van giftige stoffen.
Te weinig gekend
Omdat COPD niet te genezen valt en kwijtgespeelde longreserves voorgoed verloren zijn, is de beste remedie het voorkomen van de ziekte. Je komt al een heel eind door nooit te beginnen roken of er onmiddellijk mee te stoppen. Overschakelen op andere vormen van roken zoals vapen is daarvoor niet de beste strategie. Hoewel de elektronische sigaret tijdelijk mensen kan helpen als rookstopmiddel, blijven nicotinehoudende producten verslavend en schadelijk.
Vapen zet mensen die voordien nooit gerookt hebben zelfs aan om te beginnen roken. ‘Beginnende vapers zijn vaak zeer jong’, vertelt Lahousse. ‘Bovendien gebruiken ze de toestelletjes vaak anders dan waarvoor ze op de markt zijn gebracht, bijvoorbeeld door vullingen te gebruiken die ze online hebben gekocht en die minder gecontroleerde stoffen bevatten. Het zorgt ervoor dat we nu al twintigers zien met longfunctieverlies. Hen vroeg bewust maken van de impact van vapen en roken, kan helpen om heel wat gevallen van COPD op latere leeftijd te voorkomen of uit te stellen. Maatregelen nemen om een rookvrije generatie te creëren zijn een noodzakelijke stap in de goede richting.’
Als voorkomen niet meer lukt, is de ziekte vroeg opsporen cruciaal. Want hoewel COPD niet te genezen valt, kan het verloop ervan wel worden vertraagd en kunnen longaanvallen worden voorkomen. ‘Dat kan door alle mogelijke longweginfecties te vermijden, bijvoorbeeld door je voor ziektes als griep, corona en longontsteking te laten vaccineren’, vertelt pneumoloog en revalidatiearts Wim Janssens (UZ Leuven). ‘Infecties veroorzaken geen COPD, maar ze vermijden helpt wel om de progressie van de ziekte te vertragen.’

Uit onderzoek blijkt dat slaapapneu en COPD vooral bij vrouwen een versterkend effect hebben op elkaar
Een belangrijk knelpunt bij het opsporen van de ziekte is dat ongeveer de helft van de mensen met COPD niet weet dat ze eraan lijden. ‘Bovendien weet nog een groter deel van de bevolking niet dat ze er aanleg voor hebben’, vertelt Lahousse. ‘En bij rokers speelt ook nog eens het stigma dat hun symptomen hun eigen schuld zijn, waardoor ze er geen hulp voor durven zoeken.’
COPD is nochtans relatief eenvoudig vast te stellen, want naarmate de schade die ze veroorzaakt zich ophoopt, wordt de achteruitgang in de longfunctie meetbaarder met een longfunctieonderzoek (zie kader). Bij zo’n spirometrie wordt de hoeveelheid lucht die je kunt in- en uitademen en de snelheid waarmee je dit doet gemeten en vergeleken met wat iemand van jouw leeftijd en geslacht zou moeten kunnen. Heb je COPD, dan doe je daar langer over omdat je uitademing letterlijk belemmerd wordt.
Helaas stellen huisartsen het onderzoek niet altijd voor, zelfs niet bij patiënten die herhaaldelijk met luchtwegklachten kampen. ‘Vaak schrijven ze tijdelijk kortwerkende bronchodilatatoren voor, medicatie die de spieren rond de luchtwegen ontspannen waardoor ze wijder worden, de lucht er makkelijker doorheen kan stromen en ademhalen makkelijker wordt’, vertelt Lahousse. ‘Patiënten kunnen zich daar wel even beter door voelen, maar houden er hun ziekte niet langdurig mee onder controle en komen uiteindelijk toch plots in het ziekenhuis terecht.’
‘Zeker bij vrouwen en jongere patiënten wordt zelden aan COPD gedacht, omdat de ziekte vooral wordt verwacht bij oudere mannen die jarenlang dagelijks hebben gerookt’, vertelt Kristiaan Proesmans, farmaceutisch onderzoeker aan de UGent. ‘COPD treft vaker mannen op leeftijd, maar mensen met COPD in de familie kunnen de aandoening zelfs al voor hun vijftigste ontwikkelen.’
Ook patiënten zelf vragen bij luchtweg- of kortademigheidsklachten nauwelijks naar een longfunctieonderzoek. ‘Vaak is dat omdat ze niet weten dat het bestaat, want het is minder ingeburgerd dan je bloeddruk laten bepalen’, vertelt Lahousse. ‘Ook als er nog geen sprake blijkt van COPD kunnen de resultaten van zo’n longfunctieonderzoek belangrijk zijn als ijkpunt, om achteraf te zien waar je vandaan komt en hoe je sedertdien bent geëvolueerd. Net als een bloeddrukmeter levert een spirometrietoestel waardevolle informatie omtrent je algemene gezondheid, je risico op ouderdomsziekten en je levensverwachting.’
Longventieltjes
Vooraleer de ziekte farmacologisch wordt benaderd, zijn er enkele stappen die de patiënten zelf moeten nemen, al dan niet ondersteund. De allerbelangrijkste is – alweer – stoppen met roken. Dat helpt niet om de verloren longreserves terug te halen, maar wel om verdere schade aan de longen te voorkomen, de progressie van de ziekte te vertragen en weer meer te kunnen doen met wat er nog aan longreserves overblijft.
Bij COPD-patiënten die obesitas hebben is er ook door hun overgewicht minder plaats voor hun longen om optimaal te werken. Door gewicht te verliezen, kunnen ze hun longfunctie verbeteren. Daarnaast is het essentieel dat COPD-patiënten hun fysieke conditie op peil houden, eventueel via een trainingsprogramma bij de kinesitherapeut of via een volwaardig herstelprogramma in een revalidatiecentrum.
Ben je opgegroeid in een rokersomgeving of te vroeg geboren, dan kunnen je longen een achterstand in hun groei hebben opgelopen
Farmacologische behandelingen gebeuren altijd in functie van de ernst van de aandoening en het profiel van de patiënt. Ze zijn erop gericht om de ontstekingsprocessen onder controle te krijgen en de longaanvallen te voorkomen. ‘Meestal worden eerst inhalatoren met luchtwegverwijderaars voorgeschreven’, zegt Janssens. ‘Als patiënten veel last hebben van inflammatie op de luchtwegen worden die gecombineerd met ontstekingswerende middelen, zoals cortisone.’
Omdat het belangrijk is dat patiënten hun medicatie correct innemen, is het belangrijk dat ze de inhalatoren juist gebruiken. Dat loopt niet altijd van een leien dakje, blijkt uit onderzoek aan de VUB. ‘We merkten op dat patiënten met COPD vaak worstelen met hun inhalatoren’, vertelt ziekenhuisapotheker Annelies Walravens. ‘We besloten elke patiënt in totaal zes keer op te volgen, zowel tijdens hun opnameperiode als in de weken daarna. En we stelden vast dat een intensieve stapsgewijze begeleiding door een apotheker daarbij een wezenlijk verschil kan maken. Het verbeterde niet alleen het gebruik van de inhalatoren, maar bevorderde ook de therapietrouw en kwam de levenskwaliteit van de patiënten ten goede.’
Voor heel ernstige COPD waarbij de zuurstofopname zelfs in rust heel slecht gaat, is zuurstoftherapie aangewezen. Daarbij wordt via een slangetje in de neus, een neusbril of een masker constant zuurstof aan de patiënt toegediend om het zuurstofgehalte in het bloed te verhogen. Het helpt niet alleen om de kortademigheid te verminderen, maar ook om de organen van meer zuurstof te voorzien. ‘In de meest ernstige gevallen kan een longtransplantatie worden overwogen’, vertelt Janssens. ‘Maar patiënten met COPD hebben vaak veel co-morbiditeiten en zijn dikwijls te oud, waardoor ze niet meer in aanmerking komen voor zo’n drastische ingreep.’

Het is een van mijn vroegste herinneringen. Telkens wanneer we bezoek krijgen, schikt mijn moeder verschillende sigarettenpakjes op een dienblad waarbij ze telkens een exemplaar uitnodigend uit het pakje laat steken. Vrijwel niemand slaat het aanbod af. We schrijven eind jaren 1960, toen roken nog een gangbare en sociaal geaccepteerde gewoonte was en er nog weinig aandacht bestond voor de schadelijke effecten ervan.
Met zo’n herinneringen hoeft het niet te verwonderen dat ik als kind jarenlang passief heb meegerookt. Dragen mijn longen daar nog de sporen van? Ik vraag het aan Sven Verschraegen, hoofd van het Longfunctielaboratorium aan het UZ Gent. Hij nodigt me uit voor een spirometrietest, waarbij de hoeveelheid lucht die ik op korte tijd kan in- en uitademen en de snelheid waarmee ik dat doe wordt gemeten en vergeleken met wat iemand van mijn lengte, leeftijd en geslacht zou moeten kunnen.
Verschraegen plaatst een klemmetje op mijn neus en geeft me een bijtmondstuk waar mijn lippen overheen moeten om te verhinderen dat de lucht die ik uitblaas langs die weg kan ontsnappen. Ik moet eerst even rustig ademen om dan op zijn aangeven zo diep mogelijk in te ademen, zo krachtig mogelijk uit te ademen en dat zo lang mogelijk vol te houden. ‘Het is een geforceerd manoeuvre dat niet pijnlijk is, maar wel belastend voor mensen die al kortademig zijn’, vertelt hij. ‘Het zorgt er voornamelijk voor dat ik de hoeveelheid lucht kan meten die je al in de eerste seconde uitblaast. Is dat minder dan zeventig procent van wat je in totaal kan uitademen, dan is er sprake van vernauwde luchtwegen – de O van obstructie in COPD.’
Mijn resultaten
Het is belangrijk dat het toestel drie goed geblazen curves kan optekenen en dat de twee beste waarden maximaal 150 milliliter van elkaar verschillen. Zo niet bestaat het risico dat de resultaten niet goed geïnterpreteerd kunnen worden. Nadat ik de derde poging moet overdoen omdat ik door het onnatuurlijk snel en krachtig uitademen in hoesten uitbarst, bekijkt Verschraegen mijn resultaten.
Hij legt eerst mijn FVC of geforceerde vitale capaciteit onder de loep, de maximale hoeveelheid lucht die ik na een maximale inademing zo snel en krachtig mogelijk kan uitademen. Het geeft een beeld van mijn totale verplaatsbare longinhoud. ‘Voor iemand van jouw lengte, leeftijd en geslacht is de voorspelde waarde 3,17 liter. Jij haalt daar een score van 3,85 liter, wat 122 procent is van je voorspelde waarde. Waarschijnlijk betekent dit dat je geboren bent met anatomisch grote longen.’
Mijn FEV1 of eensecondewaarde, de hoeveelheid lucht die ik binnen de eerste seconde van een geforceerde uitademing uitstoot, zou volgens de voorspellingen ongeveer 2,5 liter moeten zijn. Ik haal 2,86 liter of dus 114 procent daarvan. Dat klinkt rooskleurig, maar wanneer Verschraegen dit volume uitzet ten opzichte van mijn FVC, scoor ik maar 74 procent. Dat is slechts vier procentpunten boven de grens waaronder er sprake kan zijn van COPD. Moet ik me zorgen maken?
‘Als je kijkt naar de vorm van je uitademcurves, die idealiter een mooie driehoek vormen, dan zie je dat die eerst ver boven de voorspelde waarde liggen, wat betekent dat je heel krachtig uitblaast. Maar op het einde vertonen ze telkens een knik naar beneden, waardoor ze een langgerekte staart krijgen. Dit zou kunnen betekenen dat je grote luchtwegen volledig openstaan en zich makkelijk laten ledigen, maar dat de lucht die in je kleinere luchtwegen zit trager naar buiten komt. Dergelijk beeld kan passen bij een aandoening van de bronchioli, de kleinste luchtwegen in je longen die naar je longblaasjes leiden.’
Wanneer Verschraegen polst naar mogelijke blootstellingen, geeft hij mee dat dergelijke afwijkingen vaak worden gevonden bij mensen die net als ik zijn opgegroeid in een omgeving waar ook binnenshuis werd gerookt. ‘Vroeger stonden mensen er niet bij stil dat ook passief roken schadelijk kan zijn’, verduidelijkt hij.
Toch stelt hij me gerust. ‘Je zit met al je waarden nog binnen de groene zone. Met die 74 procent schuif je wel op naar de oranje zone waarbinnen wel iets mis kan zijn, maar zolang je bij inspanningen geen symptomen van kortademigheid ervaart, is er geen probleem.
Van zodra die wel opduiken, zijn er volgens Verschraegen een aantal andere onderzoeken aangewezen. ‘We kunnen patiënten tien minuutjes voor de spirometrietest een kortwerkende
bronchodilatator geven, een puffer die de luchtwegen ontspant waardoor ademhalen makkelijker wordt. Zijn de resultaten daardoor niet beter, dan is er op termijn mogelijk sprake van COPD, wat een niet omkeerbare luchtwegobstructie is. Verbeteren de curves wel, dan kan er bijvoorbeeld sprake zijn van allergische astma, wat meer variabel of omkeerbaar is.’
Verschraegen geeft nog mee dat een spirometrietest aangewezen is voor alle 45-plussers die een voorgeschiedenis hebben van roken of passief roken en vooral ’s nachts of ’s morgens last hebben van hoesten en slijm. ‘Een kwart van de mensen die zich laten testen heeft een obstructieve ziekte zonder dat te weten. Dat komt omdat kortademigheid geleidelijk opbouwt, en mensen dat vaak wijten aan het ouder worden of aan een bronchitis en ze daar op de duur niet meer bij stilstaan omdat ze dat gewoon worden. Pas als ze een behandeling opstarten en voelen dat ze daardoor plots veel meer kunnen, beseffen ze dat dat nieuwe normaal toch niet zo normaal was.’
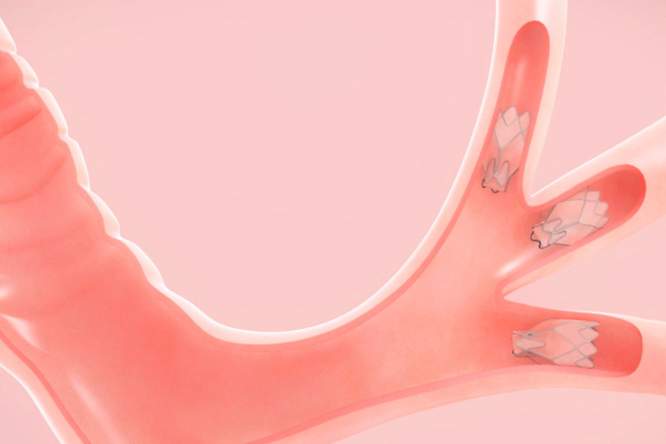
Een behandeling die nu furore maakt bij ernstige COPD-patiënten is longvolumereductie. ‘Daarbij geven we de gezondere delen van de longen meer plaats, door chirurgisch de zieke delen van de longen weg te nemen’, aldus Janssens. ‘Het kan ook door endobronchiale klepjes of longventieltjes in de meest aangetaste delen van de longen te plaatsen. Dat zijn kleine eenrichtingsklepjes die ervoor zorgen dat de aanwezige lucht uit de zieke delen kan ontsnappen en er geen verse lucht meer terug kan binnenstromen, zodat deze zones dichtvallen. Het zorgt ervoor dat de goed werkende longblaasjes in de gezonde delen van de longen meer ruimte krijgen en beter kunnen functioneren, waardoor de longfunctie verbetert en de kortademigheid vermindert.’
Vrouwen met apneu
Er wordt ook meer aandacht besteed aan aandoeningen waarmee COPD verweven kan zijn en die een invloed kunnen hebben op het verloop ervan. Uit onderzoek aan de UGent blijkt dat slaapapneu en COPD vooral bij vrouwen een versterkend effect hebben op elkaar.
‘COPD is een bewezen risicofactor voor longkanker’, zegt Proesmans. ‘Maar omdat slaapapneu vroeger vooral werd gezien als een mannenziekte, was er tot nu toe nauwelijks onderzoek gevoerd naar vrouwen met apneu. Toen bleek dat de ontstekingen bij vrouwelijke apneupatiënten veel sterker aanwezig zijn dan bij mannen met een vergelijkbare mate van apneu, besloten we uit te zoeken of die geslachtsverschillen ook bestaan bij de combinatie van slaapapneu en COPD.’ Uit het onderzoek op ruim 60.000 COPD-patiënten van wie er ongeveer 3.000 longkanker ontwikkelden, bleek dat slaapapneu bij vrouwelijke COPD-patiënten het risico op longkanker sterk verhoogt, terwijl de combinatie bij mannen eerder in een lager risico resulteert.
Als ondanks deze maatregelen de ziekte toch blijft voortschrijden, zijn er nog opties die het leven met COPD draaglijker kunnen maken, zoals langdurige toediening van antibiotica of het verwijderen van slijm uit de luchtwegen. ‘Op lange termijn hopen we op krachtigere medicatie die de ziekte kan tegenhouden’, besluit Janssens. ‘Tot dan moeten we vooral proberen de ziekte te voorkomen.’